みなさんこんにちは。栗鈴です。
今回は、神経のフィジカルアセスメントの記事になります。
はじめに
フィジカルアセスメントの記事も少しずつですが充実してきました!(≧▽≦)
今まで書いてきた記事ですが、色々と荒削りな面があるかと思います。
気になる点があったら、なんでもご意見がいただければと思います。
速攻で修正させていただきますので(・・;)
ブログを読んでくれているみなさんに支えられながら、少しでも勉強を重ねて知識と技術と看護意欲の向上をしていきたいと考えております(*゚∀゚)
今後ともよろしくお願いします!
ところで、みなさんは神経のフィジカルアセスメントには自信がありますか?
私はやっぱり、正直自信ないです!(;´Д`)私が勤める病棟では、特に、意識レベルが低下している方や、認知症、脳梗塞、肝性脳症などの方に対して、神経のフィジカルアセスメントを実施しています。グラスゴーコーマスケールで意識レベルを観察したり、対光反射・睫毛反射・共同偏視をみたり、MMTを観察したり…とかですね。
ていうか、今書いた観察項目だけで、実際にやっている神経のフィジカルアセスメントは全部です。
この他には正直なんもしていないことが多いです…。(・_・;)
はてして、これで良いのかなぁ?(¯―¯٥)
国家試験で勉強した、脳神経の種類とか数とか、支配している運動・感覚とか、なんにも覚えてないぞ???(・_・;)まずいんでないの?

なんのこっちゃ…(;´Д`)やはり、現状のままじゃ確実なフィジカルアセスメントが出来ているとは言えない!٩(๑`^´๑)۶
もっと勉強だぁ! (≧▽≦)と、いうわけで早速やっていきましょう!
神経のフィジカルアセスメント
必要物品
- ペンライト
- 瞳孔計
- 不透明なカード
- 音叉( 512または1024Hz)
- 打腱器
- 舌圧子( 一方の先端は尖らせておく)
- 綿棒または綿球など
- バスタオル
<準備>
- 対象者の羞恥心や保温に配慮し、 バスタオルで覆いながら露出を最小限にする。
- 室温を適温に調節する。
- 検者の手を温めておく。
- 動く際に転倒・転落しないよう危険防止に留意しながら実施する。
- 指示動作によるアセスメントが多いため、 対象者の年齢や認知能力に合わせた説明・指示を心がける。
- 対象者の状態によっては本人から正確な情報を得られない場合があ るため、必要時に家族からも情報を得る。
<問診>
- 頭痛( 有無、程度、部位、性質、視力低下・しびれ・ 麻痺などの随伴症状の有無)
- めまい、ふらつきの有無、程度
- 麻痺(有無、部位)
- しびれ、知覚鈍麻(有無、程度)
- 痙れん発作、意識障害(有無、頻度)
- 嚥下困難、話しにくさ( 有無)
- 既往歴・手術歴(頭部外傷・脊髄外傷・脳血管障害・ 脳炎・髄膜炎・アルコール依存症など)
<アセスメントの実施>
脳神経 12神経の種類と主な働き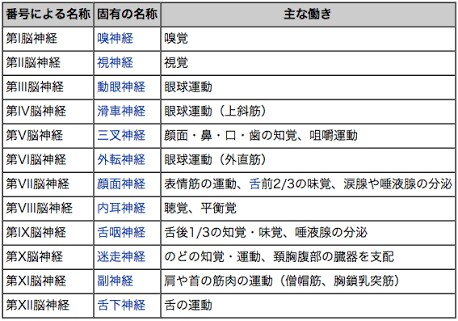
Google 画像検索結果: http://img-cdn.jg.jugem.jp/9da/1350982/20130531_307537.png
第Ⅰ 脳神経(嗅神経)
※自覚症状がなければ省略してもよい
- 対象者に片方ずつ指で鼻を塞いでもらい、香りのある物質(例:コーヒー、緑茶、レモンなど) を鼻腔に近づける。
- 何の匂いか答えてもらう。
[異常所見]
・匂いが判別できない
->第Ⅰ脳神経、腫瘍、前頭葉の障害の疑い
第Ⅱ脳神経(視神経)
対光反射
- ペンライトなどで対象者の目のそれぞれに、 外側から光をあて瞳孔の収縮、瞳孔の大きさを観察する。
[正常所見]
- 瞳孔の大きさに左右差がない。
- 直径は2.5~4. 0mmである。
- 直接光をあてた方の瞳孔の収縮(直接対光反射)だけでなく、 光をあてていない方も瞳孔の収縮(間接対光反射)が見られる。
[異常所見]
- 直接対光反射・間接対光反射の消失( 左右の評価で障害部位を特定できる)
- 瞳孔径の左右差(瞳孔不同=アニソコリア)
->頭蓋内圧亢進による脳ヘルニア
視野検査
- 対象者と向かい合い、目の高さを合わせて、 60cm離れて位置をとる。
- 不透明のカードで片目を隠し、 まっすぐに看護師を見るように指示する。
- 看護師は対象者と反対側の目を隠し、 視野が対象者と重なるようにする。
- 鉛筆や看護師の指を目標として、 看護師と対象者の間の等距離の位置に掲げ、いくつかの方向から( 上から、下から、側頭側…左目を隠しているなら右から、鼻側…左目を隠しているなら左から) 中心に向かってゆっくりと目標を動かす。
- 対象者に指や鉛筆が見えたら“はい”と言ってもらう。これは、 看護師にその目標物が見えたときと同時であるはずである。
[正常所見]
・下方70度、上方50度、側頭90度、鼻方60度
[異常所見]
・看護師に見えたときに、対象者にはまだ見えていない場合、 視野欠損を疑う。
- 平面視野計を使った、 より正確な検査を紹介する。
第Ⅲ・Ⅳ・Ⅵ脳神経(動眼、滑車、 外転神経)
眼瞼裂の幅を視診する。
[正常所見]
・通常、幅が均等かそれに近い状態である。
[異常所見]
・眼瞼下垂
->第Ⅲ脳神経機能不全、重症筋無力症、ホルネル症候群
外眼筋機能
- 対象者に、頭を動かさずに眼だけで看護師の指や鉛筆、 ペンライトなどの動きを追うよう指示する。
- 対象者が楽に焦点を合わせられるよう、 目標物は30cm離して掲げる。
- 目標物を中心から各6方向(右上、右、右下、左上、左、左下)に動かし、 そこで1呼吸止めてから中心に戻す。
- 時計の回転方向に進める。
[正常所見]
・両眼が平行に目標物を追う。
・眼振がない。
[異常所見]
・眼の動きが平行でない、 ある特定の方向に眼を動かすことができない、眼振がある。
->脳神経の機能不全、外眼筋の機能低下
第Ⅴ脳神経(三叉神経)
顔面の知覚検査
- 対象者に眼を閉じてもらい、綿などで左右の額・ 頬・顎の3領域(三叉神経領域)に触れる。
[正常所見]
・全ての領域で知覚があり、左右差がない。
[異常所見]
・触れたことが分からない、左右差がある。
->第Ⅴ脳神経の障害、脊髄路神経路または後柱の障害の可能性
咬筋の触診
- 看護師は対象者の左右の頬に手をあて、 対象者にゆっくりと口を開閉してもらったり歯を食いしばってもらい、咬筋の動きを触診する。
[正常所見]
・左右差がない。
角膜反射
- 左右の角膜に綿などで軽く触れる。
[正常所見]
・閉眼する。
[異常所見]
・閉眼しない
->第Ⅴ脳神経障害、第Ⅶ脳神経障害の疑い
第Ⅶ脳神経( 顔面神経)
対象者にさまざまな表情をしてもらう。
- 微笑み
- 膨れ面
- にらむ
- 眉毛を上げる
- 眉間にシワを寄せる
- 歯を食いしばり『イー』と言ってもらう。
表情の左右差を確認する。
[正常所見]
・左右差がない。
[異常所見]
・左右差がある。
- 対象者に両眼をかたく閉じてもらい、 眼瞼の縁から出る睫毛の長さを比較する。
[正常所見]
・両眼とも同じように閉じることができ、睫毛の長さに差はない。
[異常所見]
・一方を十分に閉眼できず睫毛が長く見える。
->麻痺の疑い
第Ⅷ脳神経(内耳神経)
聴力検査
• 対象者に片方の耳を押さえてもらい、 耳の後方約50cmの場所から数字や簡単な言葉をささやく。
[正常所見]
・聞き取れる。
[異常所見]
・聞き取れない。
※上の検査で障害が疑われる場合、伝音性難聴( 外耳‐中耳の障害)か感音性難聴(内耳‐蝸牛‐聴覚中枢の障害) かを判断するため以下の音叉を用いた検査を行う。
ウェーバーテスト

•振動させた音叉を対象者の頭頂部中央にあて、 その聞こえ方を確認する。
[正常所見]
・骨伝導により左右差なく聞き取れる。
[異常所見]
・聞き取れない。左右差がある。
->健側で音が大きい場合は感音性難聴、
患側で音が大きい場合は伝音性難聴
リンネテスト
ユーチューブ動画に移動します。
外国の動画なので分かりにくいかも…
- 振動させた音叉を対象者の耳後部の乳様突起にあてる( 骨伝導の検査)
- 振動音が聞こえなくなったところですぐに外耳のそばに音叉の端がくるよう反転する(空気伝導の検査)
聞こえ方を確認する。
[正常所見]
- 骨伝導と空気伝導で同じくらいの時間、音が聞き取れる。
- あるいは空気伝導が骨伝導より長く聞き取れる。
[異常所見]
- 乳様突起で振動音が聞こえない。
->高度の感音性難聴
- 空気伝導の方が、音が聞こえる時間が長い。
->正常あるいは、感音性難聴の疑い
- 空気伝導の方が、音が聞こえる時間が短い。 空気伝導で音が聞こえない。
->伝音性難聴
第Ⅸ・Ⅹ脳神経(舌咽・迷走神経)
• 対象者に大きく口を開けて「アー」と言ってもらい、軟口蓋・ 口蓋後壁の動きの観察、嚥下困難や嗄声の有無を確認する。
[正常所見]
・軟口蓋・口蓋後壁の動きは左右対称で口蓋垂が正中に位置する。
[異常所見]
・片側の動きが悪い(カーテン徴候)、口蓋垂の偏位、 嚥下困難や嗄声
->麻痺の疑い
第Ⅺ脳神経(副神経)
僧帽筋の筋力検査
看護師は対象者の両肩に両手を添えて押し下げ、 対象者にはその力に抵抗して肩を挙上してもらう。
[正常所見]
・看護師の力に対抗して肩を挙上できる。
[異常所見]
・肩を挙上できない。
胸鎖乳突筋の筋力検査
• 看護師は対象者の頬を手で固定し、 対象者にはその力に抵抗して顔を外側に向けてもらう。
[正常所見]
・看護師の力に対抗して顔を外側に向けることができる。
[異常所見]
・顔を外側に向けることができない。
第XII脳神経( 舌下神経)
•対象者に舌をまっすぐ前に出してもらう。
[正常所見]
・舌を正中に出すことができ、偏位・萎縮・れん縮は見られない。
[異常所見]
・舌の偏位
・舌萎縮、れん縮(舌が出ない)
<その他の検査>
感覚・ 知覚機能
対象者に目を閉じてもらい以下の検査を一ヵ所ずつ行う。
1.表在知覚(触覚・痛覚)
安全ピンや舌圧子の尖った側と反対の丸い側で左右の皮膚に触れ、 触れた部位と触れた先が尖っているか丸いかを答えてもらう。
- 刺すのではなく皮膚とほぼ平行にして押しつけるようにする。
[異常所見]
・触覚の減少、喪失、増大
->知覚減退、知覚麻痺、知覚過敏
・痛覚の減少、喪失、増大
->痛覚鈍麻、痛覚脱失、痛覚過敏
2.温度覚
試験管などに温湯と冷水を入れ、それぞれを皮膚にあて、 温かいか冷たいかを答えてもらう。
[異常所見]
温度がわからない
3.振動覚
振動させた音叉を手首・足首・肘など骨が突出した部分にあて、 振動を感じるか答えてもらう。
[異常所見]
・振動を感じられない
->末梢ニューロパシー(糖尿病、アルコール依存症など)
4. 複合覚
クリップ・鍵・ 小銭など対象者にとってなじみのある小さいものを手に握らせ、 それが何かを答えてもらう。
[異常所見]
・対象物を正しく同定できない(立体感覚失認)
->感覚皮質病変の存在
深部腱反射
1.対象者をリラックスさせ、 関節は中間位とする。
- 膝蓋腱反射
膝を屈曲し下腿は力を抜いて下げた状態にする。
- 上腕二頭筋反射
肘関節をやや屈曲し前腕を保持する。
- 上腕三頭筋反射
上腕を保持し前腕をぶら下げた状態にする。
- アキレス腱反射
股関節を外側に外転させ、膝を屈曲、 足関節を背屈させる。
2.打腱器を拇指と示指で軽く握り、 手首のスナップを利かせるようにして幅の広い側を振り下ろす。
- 腕橈骨筋腱は腱の幅が狭いため先の鋭い側でたたく。
[正常所見]
- 膝蓋腱反射では下腿の伸展が、
- 上腕二頭筋反射では前腕の屈曲が、
- 上腕三頭筋反射では前腕の伸展が、
- アキレス腱反射では足底の屈曲が見られる。
3. 反射の出方は個人差が大きい。左右対称に行い評価する。
通常、反射の評価は以下のように表される。
- 4+ 著明な亢進(上位運動ニューロン障害)
- 3+ 亢進(上位運動ニューロン障害)
- 2+ 正常
- 1+ 弱い(下位運動ニューロン障害、脊髄そのものの障害、 反射弓での遮断・障害)
- 0 消失(下位運動ニューロン障害、脊髄そのものの障害、 反射弓での遮断・障害)
足底反射
尖ったもので足底の外側を踵からつま先方向にこする。
[正常所見]
・母趾が底屈する。
[異常所見]
・足指が背屈する(バビンスキー反射)
- ただし1歳未満では正常でも児の80%に見られる。
->上位運動ニューロン障害
小脳機能の検査
1.急速回内/ 回外運動
手を膝の上にのせ、 できるだけ早く手掌と手背を交互に上にしてもらう。
[正常所見]
・スムーズに動かすことができる。
[異常所見]
・スムーズに素早く動かすことができない。
2.指鼻指試験
対象者と看護師の双方が示指を立て、 対象者に看護師の指と自身の鼻に交互に触れてもらう。 看護師は適宜指の位置を変える。
[正常所見]
・スムーズに交互に触れることができる。
[異常所見]
・スムーズに看護師の指と自身の鼻を追うことができない。
3. 踵すね試験
仰臥位の状態で、 対象者に片方の足の踵でもう片方の膝からすねをなぞってもらう。
[正常所見]
・踵で膝からすねに沿ってスムーズになぞることができる。
[異常所見]
・スムーズに踵を動かすことができない。 踵が膝やすねから落ちる。
4.歩行の評価
対象者の3~6mの歩行、 方向転換し出発点に戻る動作を観察する。
- 基底面積を小さくする継ぎ足歩行(踵と爪先をつける歩行) を用いると協調性に関する問題がより明らかになる。
[正常所見]
・足取りは滑らかでリズムがあり努力を要しない。
・方向転換も円滑である。
・歩幅は踵から爪先まで約38cm程度である。
[異常所見]
・硬直・固定した姿勢、ふらつきやよろめきがある。
・腕の振りが少ない、あるいは硬直している。
・歩幅のリズムが一定でない。
・協調性がない。
5.平衡感覚の検査(脊髄後索障害の検査)
・ロンベルグ試験
対象者にまず目を開けた状態で、両足で立ってもらい、 そのまま閉眼してもらう。
[正常所見]
・正常な場合は閉眼後も5秒間ふらつきなく立位を保持できる。
[異常所見]
・閉眼した途端にふらつく、倒れる。
- ふらついた場合に支えられるよう、 検者はすぐそばで手を広げて立つ。
以上になります!
いかがでしたでしょうか。
おわりに
神経には非常に多くの種類があり、それぞれに司っている運動や感覚が異なっているため、アセスメントの仕方もそれぞれ違います。
すべてをいきなりマスターすることは難しいしと思いますので、一つ一つのアセスメントの手技を実践を通して経験していくことで徐々に習得できるようにしていきましょう!
おわり
ご意見をお待ちしています!